看取りケアとは?現状と背景、介護職に求められる役割を解説!
背景には、超高齢化の問題や医療体制の現状があります。日本では、この先ますます高齢化が進んで死亡者数が急増し、死期の近い高齢者を受け入れる病院のベッド数が足りなくなると予想されています。看取り場所の不足を補うために、介護施設における看取り機能を強化することが求められているのです。
今回は、現状と背景、介護職の役割など、看取りケアについて知っておきたい基礎知識と専門家が看取りケアを経験したうえで得た学びなどを紹介します。
看取りケアとは
看取りケアでは、利用者さんが人生の最終段階を迎えた際に、身体的、精神的、社会的な側面から支援をし、尊厳を持ってその人らしい最期を迎えることを目指します。具体的には、入浴や排泄といった身体面のケア、死への恐怖心や不安感への精神的ケア、看取りと向き合うご家族のケアなどを行っています。
看取りケア・ターミナルケア・緩和ケアの違い
一方、ターミナルケアでは病気の回復が期待できないと判断された患者さんに対して、痛みや症状の緩和を目的とした医療的ケアをおこないます。
また、緩和ケアは終末期のみでなく、重篤な病気が発覚してから状況に応じて必要なタイミングで行うケアで、身体的な症状の緩和と精神的なサポートをおこなっています。
このように、看取りケア・ターミナルケア・緩和ケアは似ているようで、それぞれタイミングや提供するサービスが異なっています。
看取りケアの必要性が高まっている背景
ここからは、看取りケアの必要性が高まっている主な理由を見てみましょう。
2.死に対する価値観の変化
3.家族構成の変化
■1.高齢化の進行
これらの動きから、医療機関の病床には限りがあるため、介護施設や自宅での看取りのニーズも高まっていると推測できます。
出典:厚生労働省 令和6年版 高齢社会白書
■2.死に対する価値観の変化
日本は医療保険制度などが充実していることもあり、できる限り長く生きるために、延命治療を行うという方が多くいました。しかし、近年は無理な延命より、個人の尊厳を重視した最期を選ぶ方が増えています。
看取りケアはこのような新しい価値観に応え、個々のニーズに合った支援を提供する役割を果たしているのです。
■3.家族構成の変化
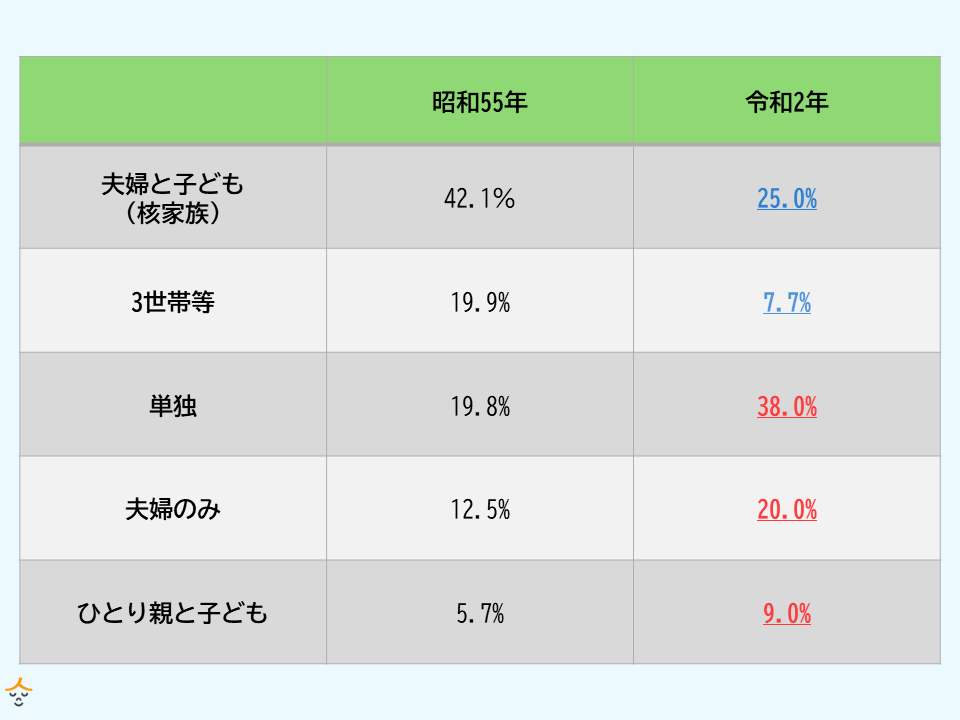
内閣府によると、日本の家族構成は大きく変化しています。昭和55年に最も多かった夫婦と子ども世帯や、2番目に多かった3世帯家族などが大幅に減少しているのに対し、単独世帯や、夫婦のみの世帯は大幅な増加傾向が見られます。
これらの背景には、未婚率の増加や少子化などが影響しており、未婚率が年々増加していることもあり、高齢者の単独世帯も増えています。高齢者の単独世帯が増えることで、身近で最期の時間をサポートする人材が必要となり、その結果看取りケアの重要性が高まっていると考えられます。
看取りケアにおける介護職の役割
看取りケアにおける介護職の主な役割、具体的なケアの内容を紹介します。
■身体面のケア
また、基本的な介護以外にも、寝たきりになって自分で寝返りが打てなくなると、圧力がかかっている場所の血流が悪くなって褥瘡(床ずれ)ができやすくなります。褥瘡を予防し、長時間同じ姿勢でいる苦痛を緩和するためには、一定の間隔で体位交換する必要があります。
以下で、看取りケアにおける食事介助、排泄介助、入浴介助のポイントを見ていきましょう。
ー看取りケアの食事介助
例えば、食べ物がうまく飲み込めない嚥下障害がある場合、食道に入るはずの食べ物が気管に入ることで「誤嚥性肺炎」が起こりやすくなるので、食べ物にとろみをつけたり、ミキサーにかけたりといった工夫が必要になります。
ー看取りケアの排泄介助・入浴介助
体調がよく本人が希望する間は、気分をリラックスさせるためにも、できるかぎり入浴を行いましょう。体調の悪化などで入浴が難しくなれば、タオルなどで体をきれいにする清拭や部分浴、洗髪などをして全身の清潔を保ちます。
■精神面のケア
「今日の気分はいかがですか?」「気がかりなことはありませんか?」といったこまめな声かけを心がけ、要介護者の話や悩みに真摯に耳を傾けましょう。要介護者に孤独を感じさせないよう、常にその気持ちに寄り添うことが大切です。
■家族へのサポート・グリーフケア
利用者さんのご家族も、「家族の死」にぶつかり、悩みや不安を抱えているでしょう。ご家族のケアをおこなうのも看取りケアの1つです。精神的なサポートができるよう、家族と会う機会があれば、要介護者の状態を説明するなどして、日頃からしっかりとコミュニケーションを取って信頼関係を構築しておきましょう。
常に要介護者の身近でケアをする介護職は、本人の声を聞き取りやすい立場にあり、家族以上にその意向を把握している場合があります。ご家族の言葉にも耳を傾けつつ、要介護者の意向を適切にご家族に伝え、本人がより良い最期を迎えられるよう力を尽くしましょう。家族の誰かが一人でストレスを抱え込んだり、無理をして体調を崩したりすることがないようサポートし、そのときどきの悩みや課題への解決策をアドバイスすることも必要です。
また、要介護者が最期を迎えたあと、家族は大きな悲しみを抱えることになります。
家族が死を受け入れ、悲しみから立ち直るのをサポートするケアを「グリーフケア」と呼びます。看取りケアに当たる介護職には、グリーフケアへの心構えや知識、スキルも求められます。また、質の高い看取りケアを行い、最期を迎えたあとに、故人の生前の様子やどんな介護をしたかを遺族に伝えることが、グリーフケアにつながります。介護の段階からすでにグリーフケアは始まっているといえるでしょう。
ストーリーで理解する高齢者の終末期(死期が近い状態)の特徴
■執筆者/専門家

茨城県介護福祉士会副会長 特別養護老人ホームもくせい施設長 いばらき中央福祉専門学校学校長代行 NPO法人 ちいきの学校 理事 介護労働安定センター茨城支部 介護人材育成コンサルタント 介護福祉士 社会福祉士 介護支援専門員
■看取りケアの不安を払拭するため、終末期について理解しよう
私は嫌いです。 なぜなら暗闇が怖いからです。なぜ怖いかというと、急に曲がったり、落ちたりなど予測が不可能だから怖いんです。どこでどう曲がるのか少し先が見えていれば心構えもできますし、少し不安は払拭できるかもしれません。
同様に終末期の高齢者によく出る徴候(特徴)を知識として知っていれば少しは不安が払拭されるはずです。
今回は、私が実際に経験したAさんの事例で終末期の特徴を解説します。
■永眠前1週間程度:尿がでなくなる。水分が飲めなくなる。
Aさんのご家族は、Aさんと100歳の誕生日を家族みんなで祝いたいと願っていて、それは実現しました。
しかし、誕生日を迎えて数日後、Aさんの排尿がほとんどなくなり、むくみがひどくなるとともに水分もとれなくなりました。この状況は多臓器不全(不全=働きが悪くなること)の状況です。
つまり、血液循環のポンプである心臓、尿を作る腎臓の機能が低下している症状といえます。医師の診断は臓器機能低下は高齢による自然なものであるとのことでした。
■永眠前48時間程度:手足にチアノーゼが認められる。顔の相が変わる。
「おばあちゃん、ずいぶん顔白くなったね」
ひ孫で中学生のBさんが素直な感想を話します。
これは、さらに心不全がすすんだ状態です。
Aさんの血圧は、元気な時、上(最高血圧=収縮期血圧=血液を送り出す圧力)が120、下(最低血圧=拡張期血圧=次に送り出す血圧を心臓にため込む圧力)が80と安定されていて、「心臓には自信があるの」が口癖でした。しかし、今は上が70代を行ったり来たり、時に測れない時もみられるようになりました。
血液のポンプの働きがさらに悪くなると血液中の酸素が不足するようになり、皮膚が青白く変色するようになります。これをチアノーゼと言います。
■旅立ちのとき:呼吸停止、心肺停止
呼吸が不安定になってきたことを看護師から聞いたご家族は、Aさんを囲んで最期の時間を過ごしました。そしてみんなに見守られてAさんは静かにスッと旅立たれました。
それは、生前、穏やかにいつも笑顔で過ごされていたAさんらしい最期でした。
■看取りまでの流れを理解すると、その人らしい最期をサポートできる
終末期には臓器の機能が低下していく、この論理で考えれば、死期が近づくにつれ現れる症状はイメージがつくのではないでしょうか?
Aさんは、家族みんなで過ごす100歳の誕生会を楽しみにしていました。ある意味、誕生会までは元気でいることを目標にされてたのかなとも感じました。
このようなお看取りのサポートができたときは、本当に介護職冥利につきます。 もちろん、ご家族にはたくさんの感謝の声をかけていただき本当にうれしかったし、やりがいにつながった事例です。
また後日談として、Aさんの娘さんはその後、「よくしてくれた職員さんと関係性がなくなるのが辛い」と数年ボランティアとして私たちに関わり続けてくれました。
看取りを通じて学んだこと・看取りケアで大切なこと
まず、看取りケアとはそもそもどのような役割なのか考えてみましょう。
■逝去(せいきょ)の意味を考える
ご逝去とはどのような意味でしょうか?
辞書で調べてみると仏教用語で「逝去=過ぎ去っていく」こととあるようです。 何が過ぎ去るかというと「私たちをたらしめていた因縁が過ぎ去っていく」とあります。
つまり、さまざまな関係性で成り立っていた自分が、死という静寂の世界に帰っていくということのようです。 死は誰しも怖いものです。しかし、死を静寂の世界に過ぎ去っていくと捉えると少しだけ穏やかな気持ちになれるような気がしませんか?
■お看取りは「過ぎ去っていく準備」
ー本人、家族、自分自身の別れの辛さを背負う介護職
誰しも人との別れは辛いです。 まして相手の気持ちに寄り添うことを仕事としている私たち介護職にとっては、死に向かう方、そのご家族、そして自分自身の別れの辛さを背負うことになります。
しかし、人の別れに対する経験やその辛さは今に始まったことではありません。 別れに対してどう捉えるか?
先人の方の知恵をお借りするのも大切ではないでしょうか?
ー「自分が亡くなることを想像したらどんな最期を迎えたいか」を考えたことはありますか?
「みなさんは自分が亡くなることを想像したらどんな最期を迎えたいですか?」
実はこの問いの答えを自分なりにもっている、または、事業所でみんなで考えたことがある、というのが重要です。
おそらく大半が、家族や友人に囲まれて穏やかに後悔なく死を迎えたいという答えではないでしょうか?まさに逝去ですね。
■看取りケアで大切な要素3つ
看取りケアにおいて押さえておきたいポイントは以下の3つです。
2.ご家族やご友人との関係性を大切にする。
3.穏やかな生活環境を大切にする。
■看取りケアの時間は、尊い学びとなる
お別れの悲しさや辛さというマイナスの感情ももちろんありますが、お看取りは、亡くなるまでの時間がとれ、ご本人やご家族の心の準備が整ったうえでのお別れになります。
そのため、むしろ「最期を見送れてよかった」というプラスの感情を得ることの方が経験上多くあります。 また、看取りケア通してご本人の思いや大切にしてきたこと、ご家族の思いを伺うことは本当に尊い時間となり、私たちにとって人生の大きな学びとなります。
また、人生には限りあること、そしてその限りある人生を大切に生きることも大きな学びではないでしょうか。私たちの生は、広い世界の中で父と母が出会った偶然性の中で賜りました。
しかし、死は必然です。その必然を生と同じく尊いものと捉えれば、その最期に寄り添う私たちの仕事こそ尊い仕事ではないでしょうか?
利用者さんが亡くなったとき、通夜に行く?行かない?
■執筆者/専門家

福岡福祉向上委員会 代表 外資系コンピューター会社の営業、父親が営む会社の経営見習いを経て、2002年に35歳で福祉の世界に入り、14年間で2つの社会福祉法人の経営に携わる。 新規事業立ち上げ・組織づくり・職員育成・労働環境改善を行い、職員の労働満足度を向上させ、離職率の劇的低下を実現する。
■通夜への参列に明確なルールはありません。ご自身の気持ちを大切に。
また、現状のようなコロナ禍においては、弔事(通夜・葬儀・告別式)における参列の制限もまだまだ多いようです。行きたくても行けないケースもありますね。
ここでは、「このような考えもありますよ」という考え方の一例をお伝えさせていただきます。
■そもそも、通夜とは?
その翌日に「葬儀・告別式」が行われるわけですが、「葬儀」にて、故人の冥福を祈り、葬る儀式を行い、「告別式」で出棺前故人へ別れを告げる儀式が行われます。
■故人や家族は、想いのある人に通夜に来てほしいはず
考えていただきたいのは、故人や家族のことです。故人や家族は、慈しむ思いを持った方に参列してほしいのではないでしょうか。 想いがあれば、行けばよいし、想いが無ければ、行く必要もないと思います。
■弔事に関する施設のルールがある場合も
「代表者のみが参列する」「担当者が参列する」「希望する職員さんが参列する」など、事業所の考え方によって存在するルールの有無は事前に確認しておきましょう。
■理由を添えて出席を断っても良い
逆に、参列したくないのに職場のルールで行かざるを得ないときは、差し支えない理由を添えてお断りをしても良いと思います。大切なのは、故人やそのご家族に対する自分自身の気持ちです。
看取り介護加算とは? 概要と算定要件
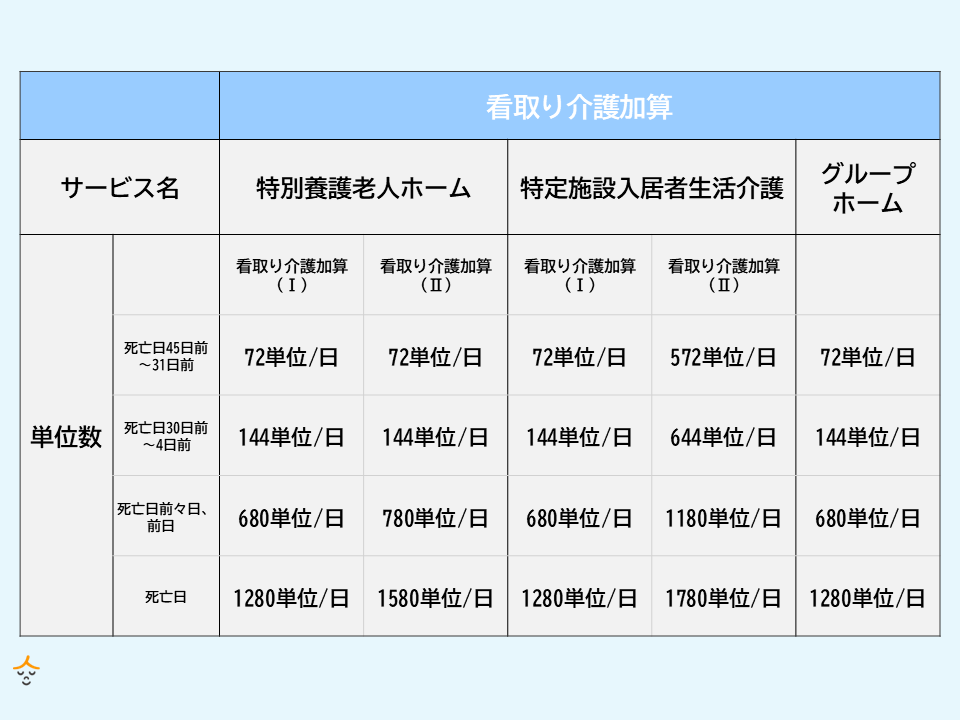
看取り介護加算を申請するのも、加算を受けるのも介護施設なので、現場で働く介護職には直接の関係はなさそうに思えますが、実は影響は少なくありません。例えば、加算の仕組みができて以降、看取りに対応する施設は増加傾向にあります。介護職が看取りを経験する機会は今後さらに増えていくでしょう。また、このような制度があること自体、看取りケアの推進に力を入れていくという政府の姿勢の表れであり、その影響を受けて介護業界全体の看取りへの意識も高まっています。
看取り介護加算の対象は、特別養護老人ホーム、グループホーム、特定施設入居者生活介護です。報酬を加算する場合には、その利用者さんに対し、医師が回復の見込みがないと判断していること、24時間体制で対応すること、家族と連携することなどが求められています。
また、施設側には、「看取り介護加算(Ⅰ)」「看取り介護加算(Ⅱ)」という2種類の算定条件が定められています。このうち(Ⅰ)はどの施設にも共通で求められる条件です。一方の(Ⅱ)は2018年の改定で新設されたもので、医療提供体制を整備し、さらに施設内で実際に利用者を看取った施設をより高く評価するための要件です。
■看取り介護加算(Ⅰ)
2. 看取りに関する指針を定め、入所の際に、入所者又はその家族等に当該指針の内容を説明し、同意を得ていること。
3. 医師、看護職員、介護職員、介護支援専門員その他の職種の者による協議のうえ、当該指定介護老人福祉施設における看取りの実績等を踏まえ、適宜、看取りに関する指針の見直しを行うこと。
4. 看取りに関する職員研修を行っていること。
5. 看取りを行う際に個室または静養室の利用が可能となるよう配慮すること。
■看取り介護加算(Ⅱ)
また、看取り介護加算(Ⅰ)を算定している場合は、(Ⅱ)を算定することはできません。
2.複数名の配置医師を置いていること、若しくは配置医師と協力医療機関の医師が連携し、施設の求めに応じて24時間対応できる体制を確保していること。
3.上記の内容につき、届出を行っていること。
4.看護体制加算(Ⅱ)を算定していること。
今後ますます必要性が高まる看取りケアへの心構えは必須
一方で、ニーズの高まりがあるということは、介護職も看取りケアに対する心構えを持つ必要があるでしょう。普段から情報収集をする、研修や勉強会に積極的に参加するなどして、看取りケアに関する知識を養い、スキルを高める努力をしていきましょう。
■あわせて読みたい関連記事

看取りが辛くて辞めたい…私は介護職に向いていないの? | ささえるラボ
https://mynavi-kaigo.jp/media/articles/323【 回答者:古畑 佑奈 】誰よりもつらさがわかるのはむしろ介護職の強み

訪問介護で看取り期の利用者さんの担当に…気を付けるべきことは? | ささえるラボ
https://mynavi-kaigo.jp/media/articles/557【回答者:脇 健仁】令和3年度介護保険改正で「看取り期の訪問時においては2時間ルールを適用しない」ということになりました。これは国から訪問介護に向けた、「看取り期の訪問介護をがんばってほしい」というメッセージなのです。

認知症の高齢者の最期とは?認知症が与える影響と、介護職として心がけることを解説します。 | ささえるラボ
https://mynavi-kaigo.jp/media/articles/739【回答者:伊藤 浩一】認知症を特別視せず、自然に接する
































ささえるラボ編集部です。
福祉・介護の仕事にたずさわるみなさまに役立つ情報をお届けします!
「マイナビ福祉・介護のシゴト」が運営しています。